ដុំសាច់ក្រោមភ្នាសរំអិល (SMT) នៃបំពង់រំលាយអាហារ គឺជាដំបៅដែលឡើងខ្ពស់ ដែលមានប្រភពមកពីភ្នាសរំអិលសាច់ដុំ ស្រទាប់ក្រោមភ្នាសរំអិល ឬស្រទាប់សាច់ដុំ ហើយក៏អាចជាដំបៅក្រៅប្រហោងផងដែរ។ ជាមួយនឹងការអភិវឌ្ឍបច្ចេកវិទ្យាវេជ្ជសាស្ត្រ ជម្រើសនៃការព្យាបាលវះកាត់បែបប្រពៃណីបានចូលបន្តិចម្តងៗទៅក្នុងយុគសម័យនៃការព្យាបាលដែលមានការឈ្លានពានតិចតួចបំផុត ដូចជា lការវះកាត់ដោយប្រើឧបករណ៍ឆ្លុះក្រពះ និងការវះកាត់ដោយមនុស្សយន្ត។ ទោះជាយ៉ាងណាក៏ដោយ នៅក្នុងការអនុវត្តគ្លីនិក គេអាចរកឃើញថា "ការវះកាត់" មិនស័ក្តិសមសម្រាប់អ្នកជំងឺទាំងអស់នោះទេ។ ក្នុងប៉ុន្មានឆ្នាំថ្មីៗនេះ តម្លៃនៃការព្យាបាលដោយឧបករណ៍ឆ្លុះក្រពះបានទទួលការចាប់អារម្មណ៍បន្តិចម្តងៗ។ កំណែចុងក្រោយបំផុតនៃការឯកភាពគ្នារបស់អ្នកជំនាញចិនលើការធ្វើរោគវិនិច្ឆ័យ និងការព្យាបាល SMT ដោយប្រើឧបករណ៍ឆ្លុះក្រពះត្រូវបានចេញផ្សាយ។ អត្ថបទនេះនឹងសិក្សាដោយសង្ខេបអំពីចំណេះដឹងពាក់ព័ន្ធ។
1. លក្ខណៈរាតត្បាត SMTរីស្ទិក
(1) អត្រាកើតជំងឺ SMអក្សរ T គឺមិនស្មើគ្នានៅក្នុងផ្នែកផ្សេងៗនៃបំពង់រំលាយអាហារ ហើយក្រពះគឺជាកន្លែងទូទៅបំផុតសម្រាប់ SMT។
ការកើតឡើងនៃភាពខុសគ្នាផ្នែកនានានៃបំពង់រំលាយអាហារមិនស្មើគ្នា ដោយផ្នែកខាងលើនៃបំពង់រំលាយអាហារច្រើនជាង។ ក្នុងចំណោមនេះ 2/3 កើតនៅក្នុងក្រពះ បន្ទាប់មកគឺបំពង់អាហារ ពោះវៀនតូចពីរផ្នែក និងពោះវៀនធំ។
(2) រោគវិទ្យាជាលិកាប្រភេទនៃ SMT នីមួយៗគឺស្មុគស្មាញ ប៉ុន្តែ SMT ភាគច្រើនគឺជាដំបៅស្លូតបូត ហើយមានតែមួយចំនួនតូចប៉ុណ្ណោះដែលសាហាវ។
ក.SMT មិនរាប់បញ្ចូលដំបៅ n-neoplastic ដូចជាជាលិកាលំពែង ectopic និងដំបៅ neoplastic ។
ខ. ក្នុងចំណោមដំបៅដុំសាច់សាហាវs, leiomyomas ក្រពះពោះវៀន, lipomas, Brucella adenomas, ដុំសាច់កោសិកា granulosa, schwannomas និងដុំសាច់ glomus ភាគច្រើនគឺស្លូតបូត ហើយតិចជាង 15% អាចលេចឡើងជាជាលិកាអាក្រក់។
គ. ស្ត្រូម៉ាក្រពះពោះវៀនដុំសាច់ 1 (GIST) និងដុំសាច់ neuroendocrine (NET) នៅក្នុង SMT គឺជាដុំសាច់ដែលមានសក្តានុពលសាហាវជាក់លាក់ ប៉ុន្តែវាអាស្រ័យលើទំហំ ទីតាំង និងប្រភេទរបស់វា។
ឃ. ទីតាំងរបស់ SMT គឺទាក់ទងគ្នាចំពោះការចាត់ថ្នាក់រោគសាស្ត្រ៖ ក. ដុំសាច់មហារីកក្រពះ (SMT) គឺជាប្រភេទរោគសាស្ត្រទូទៅមួយនៃដុំសាច់មហារីកក្រពះ (SMT) នៅក្នុងបំពង់អាហារ ដែលមានចំនួនពី 60% ទៅ 80% នៃដុំសាច់មហារីកក្រពះ (SMT) ហើយទំនងជាកើតឡើងនៅផ្នែកកណ្តាល និងខាងក្រោមនៃបំពង់អាហារ។ ខ. ប្រភេទរោគសាស្ត្រនៃដុំសាច់មហារីកក្រពះ (SMT) មានភាពស្មុគស្មាញទាក់ទងគ្នា ដោយមានដុំសាច់ក្រពះពោះវៀន (GIST) ដុំសាច់មហារីកក្រពះ (leiomyomas)។មហារីកក្រពះ និងលំពែងក្រៅស្បូន គឺជាដុំសាច់ទូទៅបំផុត។ ក្នុងចំណោមដុំសាច់ក្រពះ SMT ដុំសាច់ GIST ត្រូវបានរកឃើញជាទូទៅបំផុតនៅក្នុងប្រហោងក្រពះ និងរាងកាយរបស់ក្រពះ ដុំសាច់ leiomyoma ជាធម្មតាមានទីតាំងនៅបេះដូង និងផ្នែកខាងលើនៃរាងកាយ ហើយលំពែងក្រៅស្បូន និងលំពែងក្រៅស្បូន គឺជាដុំសាច់ទូទៅបំផុត។ ដុំសាច់ Lipomas កើតមានច្រើននៅក្នុងប្រហោងក្រពះ; គ. ដុំសាច់ Lipomas និងដុំគីស កើតមានច្រើននៅក្នុងផ្នែកចុះក្រោម និងផ្នែកដែលមានដុំសាច់ធំនៃ duodenum; ឃ. នៅក្នុងដុំសាច់ SMT នៃបំពង់រំលាយអាហារខាងក្រោម ដុំសាច់ Lipomas មានច្រើនលើសលប់នៅក្នុងពោះវៀនធំ ខណៈពេលដែលដុំសាច់ NETs មានច្រើនលើសលប់នៅក្នុងរន្ធគូថ។
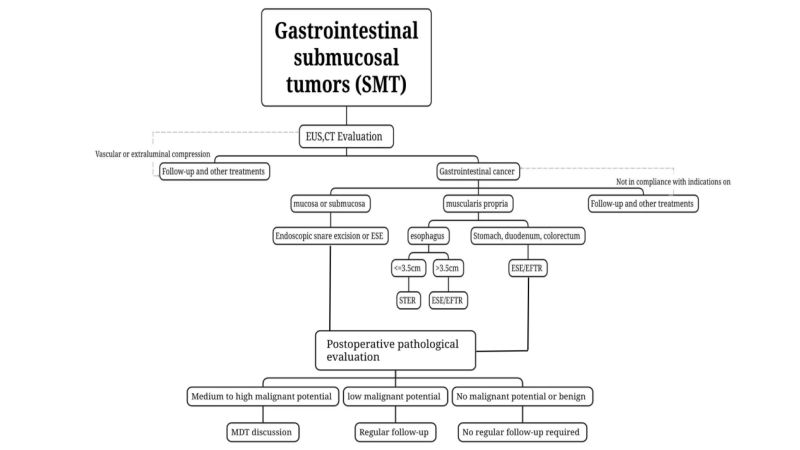
(3) ប្រើប្រាស់ CT និង MRI ដើម្បីចាត់ថ្នាក់ ព្យាបាល និងវាយតម្លៃដុំសាច់។ ចំពោះ SMTs ដែលសង្ស័យថាអាចមានសភាពសាហាវ ឬមានដុំសាច់ធំ (វែងអង្កត់ផ្ចិត > 2 សង់ទីម៉ែត្រ) ការថត CT និង MRI ត្រូវបានណែនាំ។
វិធីសាស្ត្រថតរូបភាពផ្សេងទៀត រួមទាំង CT និង MRI ក៏មានសារៈសំខាន់យ៉ាងខ្លាំងសម្រាប់ការធ្វើរោគវិនិច្ឆ័យ SMT ផងដែរ។ ពួកវាអាចបង្ហាញដោយផ្ទាល់នូវទីតាំងនៃការកើតឡើងនៃដុំសាច់ លំនាំលូតលាស់ ទំហំដំបៅ រូបរាង វត្តមាន ឬអវត្តមាននៃដុំពក ដង់ស៊ីតេ ភាពដូចគ្នា កម្រិតនៃការរីកធំ និងវណ្ឌវង្កព្រំដែន។ល។ ហើយអាចរកឃើញថាតើ និងកម្រិតនៃកម្រាស់ការបើកជញ្ជាំងក្រពះពោះវៀន។ អ្វីដែលសំខាន់ជាងនេះទៅទៀត ការពិនិត្យរូបភាពទាំងនេះអាចរកឃើញថាតើមានការលុកលុយនៃរចនាសម្ព័ន្ធជាប់គ្នានៃដំបៅឬអត់ និងថាតើមានការរីករាលដាលនៅក្នុងពោះជុំវិញ កូនកណ្តុរ និងសរីរាង្គដទៃទៀតដែរឬទេ។ ពួកវាគឺជាវិធីសាស្ត្រសំខាន់សម្រាប់ការវាយតម្លៃគ្លីនិក ការព្យាបាល និងការវាយតម្លៃការព្យាករណ៍នៃដុំសាច់។
(4) ការយកសំណាកជាលិកាមិនត្រូវបានកត់ត្រាទុកទេត្រូវបានណែនាំឱ្យប្រើសម្រាប់ SMTs ស្លូតបូត ដែលអាចធ្វើរោគវិនិច្ឆ័យបានដោយការឆ្លុះក្រពះបែបប្រពៃណី រួមផ្សំជាមួយ EUS ដូចជា lipomas cysts និង penis ectopic ។
ចំពោះដំបៅដែលសង្ស័យថាសាហាវ ឬនៅពេលដែលការឆ្លុះក្រពះបែបធម្មតារួមផ្សំជាមួយ EUS មិនអាចវាយតម្លៃដំបៅស្លូត ឬសាហាវបានទេ ការបូមយក/ការធ្វើកោសល្យវិច័យដោយប្រើម្ជុលល្អិតៗដែលដឹកនាំដោយ EUS អាចត្រូវបានប្រើ (អ៊ុលត្រាសោនអង់ដូស្កុបដែលមានការណែនាំល្អិតៗ)។ការយកសំណាក/ការធ្វើកោសល្យវិច័យដោយប្រើកែវយឹត (EUS-FNA/FNB) ការធ្វើកោសល្យវិច័យដោយស្នាមវះភ្នាសរំអិល (ការធ្វើកោសល្យវិច័យដោយមានជំនួយពីការវះកាត់ទឹករំអិល MIAB) ជាដើម ធ្វើការយកសំណាកជាលិកាសម្រាប់ការវាយតម្លៃរោគសាស្ត្រមុនពេលវះកាត់។ ដោយសារមានដែនកំណត់នៃ EUS-FNA និងផលប៉ះពាល់ជាបន្តបន្ទាប់លើការវះកាត់ដោយប្រើកែវយឹត សម្រាប់អ្នកដែលមានសិទ្ធិទទួលការវះកាត់ដោយប្រើកែវយឹត ដោយផ្អែកលើគោលការណ៍ធានាថាដុំសាច់អាចត្រូវបានវះកាត់ចេញទាំងស្រុង ការព្យាបាលដោយប្រើកែវយឹតដែលមានភាពចាស់ទុំអាចព្យាបាលបានដោយអ្នកជំនាញដែលមានបទពិសោធន៍។ គ្រូពេទ្យឯកទេសធ្វើការវះកាត់ដោយប្រើកែវយឹតដោយផ្ទាល់ដោយមិនចាំបាច់ទទួលបានការធ្វើរោគវិនិច្ឆ័យរោគសាស្ត្រមុនពេលវះកាត់។
វិធីសាស្រ្តណាមួយនៃការទទួលបានសំណាករោគសាស្ត្រមុនពេលវះកាត់គឺជាការឈ្លានពាន ហើយនឹងបំផ្លាញភ្នាសរំអិល ឬបណ្តាលឱ្យស្អិតជាប់នឹងជាលិកា submucosal ដោយហេតុនេះបង្កើនការលំបាកនៃការវះកាត់ និងអាចបង្កើនហានិភ័យនៃការហូរឈាម ដំណើរការ។របបអាហារ និងការរីករាលដាលនៃដុំសាច់។ ដូច្នេះ ការធ្វើកោសល្យវិច័យមុនពេលវះកាត់មិនចាំបាច់ទេ។ ចាំបាច់ ជាពិសេសសម្រាប់ដុំសាច់ SMTs ដែលអាចធ្វើរោគវិនិច្ឆ័យបានដោយការឆ្លុះក្រពះធម្មតារួមផ្សំជាមួយ EUS ដូចជាដុំសាច់ខ្លាញ់ ដុំគីស និងលំពែងក្រៅស្បូន មិនចាំបាច់យកសំណាកជាលិកាទេ។
2. ការព្យាបាលដោយប្រើកែវយឹត SMTnt
(1)គោលការណ៍នៃការព្យាបាល
ដំបៅដែលមិនមានការរីករាលដាលដល់កូនកណ្តុរ ឬមានហានិភ័យទាបនៃការរីករាលដាលដល់កូនកណ្តុរ អាចត្រូវបានវះកាត់ចេញទាំងស្រុងដោយប្រើបច្ចេកទេសអង់ដូស្កុប ហើយមានហានិភ័យទាបនៃការកើតឡើងវិញ និងការកើតឡើងវិញគឺសមរម្យសម្រាប់ការវះកាត់អង់ដូស្កុប ប្រសិនបើការព្យាបាលគឺចាំបាច់។ ការដកដុំសាច់ចេញទាំងស្រុងកាត់បន្ថយដុំសាច់ដែលនៅសេសសល់ និងហានិភ័យនៃការកើតឡើងវិញ។គោលការណ៍នៃការព្យាបាលដោយគ្មានដុំសាច់គួរតែត្រូវបានអនុវត្តតាមអំឡុងពេលវះកាត់យកដុំសាច់ចេញ ហើយភាពសុចរិតនៃកន្សោមដុំសាច់គួរតែត្រូវបានធានាក្នុងអំឡុងពេលវះកាត់ចេញ។
(2) ការចង្អុលបង្ហាញ
i. ដុំសាច់ដែលមានសក្តានុពលសាហាវត្រូវបានសង្ស័យដោយការពិនិត្យមុនពេលវះកាត់ ឬបានបញ្ជាក់ដោយរោគវិទ្យានៃការធ្វើកោសល្យវិច័យ ជាពិសេសដុំសាច់ដែលសង្ស័យថាមានជំងឺក្រពះពោះវៀនការវះកាត់ ST ជាមួយនឹងការវាយតម្លៃមុនពេលវះកាត់នៃប្រវែងដុំសាច់ ≤2cm និងមានហានិភ័យទាបនៃការកើតឡើងវិញ និងការរីករាលដាលនៃដុំសាច់ ព្រមទាំងមានលទ្ធភាពនៃការវះកាត់ចេញទាំងស្រុង អាចត្រូវបានវះកាត់ចេញតាមរយៈការឆ្លុះក្រពះ។ ចំពោះដុំសាច់ដែលមានអង្កត់ផ្ចិតវែង។ ចំពោះដុំសាច់ GIST ដែលសង្ស័យថាមានហានិភ័យទាប >2cm ប្រសិនបើកូនកណ្តុរ ឬការរីករាលដាលនៃដុំសាច់ឆ្ងាយត្រូវបានដកចេញពីការវាយតម្លៃមុនពេលវះកាត់ ដោយផ្អែកលើមូលដ្ឋាននៃការធានាថាដុំសាច់អាចត្រូវបានវះកាត់ចេញទាំងស្រុង ការវះកាត់តាមរន្ធក្រពះអាចត្រូវបានអនុវត្តដោយគ្រូពេទ្យឯកទេសខាងក្រពះដែលមានបទពិសោធន៍នៅក្នុងអង្គភាពដែលមានបច្ចេកវិទ្យាព្យាបាលដោយរន្ធក្រពះដែលចាស់ទុំ។
ii. ការហូរឈាមតាមរន្ធគូថដែលមានរោគសញ្ញា (ឧទាហរណ៍ ការហូរឈាម ការស្ទះ)។
iii. អ្នកជំងឺដែលដុំសាច់របស់ពួកគេត្រូវបានសង្ស័យថាមិនមានសភាពស្លូតបូតដោយការពិនិត្យមុនការវះកាត់ ឬបានបញ្ជាក់ដោយរោគវិទ្យា ប៉ុន្តែមិនអាចតាមដានជាប្រចាំ ឬដុំសាច់របស់ពួកគេរីកធំក្នុងរយៈពេលខ្លីក្នុងអំឡុងពេលតាមដាន និងមានបំណងប្រាថ្នាយ៉ាងខ្លាំងសម្រាប់ការព្យាបាលដោយប្រើអង់ដូស្កុប។
(3) ការហាមឃាត់
i. កំណត់អត្តសញ្ញាណដំបៅដែលមាននៅក្នុងខ្ញុំរាលដាលដល់កូនកណ្តុរ ឬកន្លែងឆ្ងាយៗ។
ii. សម្រាប់ SMT មួយចំនួនដែលមានកូនកណ្តុរថ្លាnodeឬការរីករាលដាលឆ្ងាយ ការធ្វើកោសល្យវិច័យភាគច្រើនគឺត្រូវបានទាមទារដើម្បីទទួលបានរោគសាស្ត្រ ដែលអាចចាត់ទុកថាជាការហាមឃាត់ដែលទាក់ទង។
iii. បន្ទាប់ពីការវះកាត់លម្អិតបន្ទាប់ពីការវាយតម្លៃរួច វាត្រូវបានកំណត់ថាស្ថានភាពទូទៅគឺមិនល្អ ហើយការវះកាត់ដោយប្រើអង់ដូស្កុបមិនអាចធ្វើទៅរួចទេ។
ដំបៅស្លូតបូតដូចជា lipoma និង pancreas ectopic ជាទូទៅមិនបង្កឱ្យមានរោគសញ្ញាដូចជាការឈឺចាប់ ការហូរឈាម និងការស្ទះនោះទេ។ នៅពេលដែល SMT បង្ហាញរាងជាសំណឹក ដំបៅ ឬកើនឡើងយ៉ាងឆាប់រហ័សក្នុងរយៈពេលខ្លី លទ្ធភាពដែលវាជាដំបៅសាហាវក៏កើនឡើង។
(4) ជម្រើសនៃវិធីសាស្ត្រវះកាត់d
ការវះកាត់យកដុំសាច់ចេញដោយប្រើអង់ដូស្កុប៖ សម្រាប់SMT ដែលមានរាងស្រឡូន លៀនចេញចូលទៅក្នុងប្រហោង ដូចដែលបានកំណត់ដោយការពិនិត្យ EUS និង CT មុនពេលវះកាត់ ហើយអាចត្រូវបានវះកាត់ចេញទាំងស្រុងក្នុងពេលតែមួយដោយប្រើឧបករណ៍ឆ្លុះ ការវះកាត់យកដុំសាច់ចេញដោយប្រើឧបករណ៍ឆ្លុះអង់ដូស្កុបអាចត្រូវបានប្រើ។
ការសិក្សាក្នុងស្រុក និងបរទេសបានបញ្ជាក់ថា វាមានសុវត្ថិភាព និងមានប្រសិទ្ធភាពក្នុង SMT លើផ្ទៃ <2cm ជាមួយនឹងហានិភ័យនៃការហូរឈាមពី 4% ទៅ 13% និងការដាច់រហែក។ហានិភ័យពី 2% ទៅ 70%។
ការជីកយកដីក្រោមភ្នាសរំអិលដោយប្រើកែវយឹត, ESE៖ សម្រាប់ដុំសាច់ SMTs ដែលមានអង្កត់ផ្ចិតវែង ≥2 សង់ទីម៉ែត្រ ឬប្រសិនបើការពិនិត្យរូបភាពមុនពេលវះកាត់ដូចជា EUS និង CT បញ្ជាក់ពីនៅពេលដែលដុំសាច់លៀនចូលទៅក្នុងប្រហោង ការវះកាត់ ESE គឺអាចធ្វើទៅបានសម្រាប់ការវះកាត់យកដុំសាច់ SMTs សំខាន់ៗចេញដោយប្រើកែវយឹត។
ESE ធ្វើតាមទម្លាប់បច្ចេកទេសរបស់ការវះកាត់ស្រទាប់ក្រោមភ្នាសរំអិលដោយប្រើកែវយឹត (ESD) និងការវះកាត់ស្រទាប់ភ្នាសរំអិលដោយប្រើកែវយឹត ហើយតែងតែប្រើស្នាមវះរាងជារង្វង់ "ត្រឡប់លើ" ជុំវិញដុំសាច់ ដើម្បីយកស្រទាប់ភ្នាសរំអិលដែលគ្របដណ្តប់លើ SMT ចេញ និងបង្ហាញដុំសាច់ឱ្យបានពេញលេញ។ ដើម្បីសម្រេចបាននូវគោលបំណងនៃការថែរក្សាភាពសុចរិតនៃដុំសាច់ ធ្វើអោយប្រសើរឡើងនូវភាពរ៉ាឌីកាល់នៃការវះកាត់ និងកាត់បន្ថយផលវិបាកក្នុងពេលវះកាត់។ ចំពោះដុំសាច់ដែលមានទំហំ ≤1.5 សង់ទីម៉ែត្រ អត្រាវះកាត់ពេញលេញ 100% អាចសម្រេចបាន។
ការវះកាត់ផ្លូវរូងក្រោមដីក្រោមភ្នាសរំអិលដោយប្រើកែវយឹតអ៊ីយ៉ុង STER៖ សម្រាប់ SMT ដែលមានប្រភពចេញពី muscularis propria នៅក្នុងបំពង់អាហារ hilum កោងតិចជាងនៃ gastric antrum និង rectum ដែលងាយស្រួលបង្កើតផ្លូវរូងក្រោមដី ហើយអង្កត់ផ្ចិតឆ្លងកាត់គឺ ≤ 3.5 សង់ទីម៉ែត្រ STER អាចជាវិធីសាស្ត្រព្យាបាលដែលពេញចិត្ត។
STER គឺជាបច្ចេកវិទ្យាថ្មីមួយដែលត្រូវបានបង្កើតឡើងដោយផ្អែកលើការវះកាត់បំពង់អាហារតាមរន្ធច្រមុះ (POEM) ហើយវាគឺជាផ្នែកបន្ថែមនៃបច្ចេកវិទ្យា ESD។ណូឡូស៊ី។ អត្រានៃការវះកាត់ចេញជាក្រុមនៃ STER សម្រាប់ការព្យាបាល SMT ឡើងដល់ 84.9% ទៅ 97.59%។
ការវះកាត់ដោយប្រើអង់ដូស្កុបកម្រាស់ពេញអ៊ីយ៉ុង,EFTR៖ វាអាចត្រូវបានប្រើសម្រាប់ SMT ដែលពិបាកក្នុងការបង្កើតផ្លូវរូងក្រោមដី ឬកន្លែងដែលអង្កត់ផ្ចិតឆ្លងកាត់អតិបរមានៃដុំសាច់គឺ ≥3.5 សង់ទីម៉ែត្រ ហើយមិនស័ក្តិសមសម្រាប់ STER។ ប្រសិនបើដុំសាច់លៀនចេញនៅក្រោមភ្នាសពណ៌ស្វាយ ឬលូតលាស់នៅខាងក្រៅផ្នែកនៃប្រហោង ហើយដុំសាច់ត្រូវបានគេរកឃើញថាស្អិតជាប់នឹងស្រទាប់សេរ៉ូសាយ៉ាងតឹងរ៉ឹងអំឡុងពេលវះកាត់ ហើយមិនអាចបំបែកចេញពីគ្នាបានទេ វាអាចត្រូវបានប្រើ។ EFTR អនុវត្តការព្យាបាលដោយប្រើអង់ដូស្កុប។
ការដេរត្រឹមត្រូវនៃរន្ធទីតាំងបន្ទាប់ពី EFTR គឺជាគន្លឹះនៃភាពជោគជ័យរបស់ EFTR។ ដើម្បីវាយតម្លៃបានត្រឹមត្រូវអំពីហានិភ័យនៃការកើតឡើងវិញនៃដុំសាច់ និងកាត់បន្ថយហានិភ័យនៃការរីករាលដាលនៃដុំសាច់ វាមិនត្រូវបានណែនាំឱ្យកាត់ និងយកគំរូដុំសាច់ដែលត្រូវបានវះកាត់ចេញក្នុងអំឡុងពេល EFTR ទេ។ ប្រសិនបើចាំបាច់ត្រូវយកដុំសាច់ចេញជាបំណែកៗ ស្នាមរហែកត្រូវជួសជុលជាមុនសិន ដើម្បីកាត់បន្ថយហានិភ័យនៃការដុះ និងរាលដាលនៃដុំសាច់។ វិធីសាស្ត្រដេរមួយចំនួនរួមមាន៖ ថ្នេរដែក ថ្នេរបឺត បច្ចេកទេសដេរបំណះ វិធីសាស្ត្រ "ដេរកាបូប" នៃខ្សែនីឡុងផ្សំជាមួយក្លីបដែក ប្រព័ន្ធបិទក្លីបដែក (ក្លីបលើកែវយឹត OTSC) ថ្នេរ OverStitch និងបច្ចេកវិទ្យាថ្មីផ្សេងទៀត ដើម្បីជួសជុលរបួសក្រពះពោះវៀន និងដោះស្រាយការហូរឈាមជាដើម។
(5) ផលវិបាកក្រោយការវះកាត់
ការហូរឈាមក្នុងពេលវះកាត់៖ ការហូរឈាមដែលបណ្តាលឱ្យអេម៉ូក្លូប៊ីនរបស់អ្នកជំងឺធ្លាក់ចុះលើសពី 20 ក្រាម/លីត្រ។
ដើម្បីទប់ស្កាត់ការហូរឈាមច្រើនក្នុងពេលវះកាត់ការចាក់បញ្ចូលឈាមក្រោមភ្នាសរំអិលឱ្យបានគ្រប់គ្រាន់គួរតែត្រូវបានអនុវត្តក្នុងអំឡុងពេលវះកាត់ ដើម្បីបង្ហាញសរសៃឈាមធំៗ និងជួយសម្រួលដល់ការកកឈាមដោយអគ្គិសនី ដើម្បីបញ្ឈប់ការហូរឈាម។ ការហូរឈាមក្នុងពេលវះកាត់អាចត្រូវបានព្យាបាលដោយប្រើកាំបិតវះកាត់ជាច្រើនប្រភេទ ដង្កៀបបញ្ឈប់ការហូរឈាម ឬឈុតដែក និងការទប់ស្កាត់ការហូរឈាមនៃសរសៃឈាមដែលលាតត្រដាង ដែលត្រូវបានរកឃើញក្នុងអំឡុងពេលដំណើរការវះកាត់។
ការហូរឈាមក្រោយការវះកាត់៖ ការហូរឈាមក្រោយការវះកាត់បង្ហាញឱ្យឃើញតាមរយៈការក្អួតឈាម ទឹករំអិលមេឡាណា ឬឈាមក្នុងលាមក។ ក្នុងករណីធ្ងន់ធ្ងរ ការឆក់ឈាមអាចកើតឡើង។ វាភាគច្រើនកើតឡើងក្នុងរយៈពេល 1 សប្តាហ៍បន្ទាប់ពីការវះកាត់ ប៉ុន្តែក៏អាចកើតឡើងពី 2 ទៅ 4 សប្តាហ៍បន្ទាប់ពីការវះកាត់ផងដែរ។
ការហូរឈាមក្រោយការវះកាត់ច្រើនតែទាក់ទងនឹងកត្តាដូចជាការគ្រប់គ្រងសម្ពាធឈាមក្រោយការវះកាត់មិនបានល្អ និងការច្រេះសរសៃឈាមដែលនៅសេសសល់ដោយសារអាស៊ីតក្រពះ។ លើសពីនេះ ការហូរឈាមក្រោយការវះកាត់ក៏ទាក់ទងនឹងទីតាំងនៃជំងឺនេះដែរ ហើយវាកើតមានច្រើននៅផ្នែកខាងក្រោមក្រពះ និងផ្នែកខាងក្រោមនៃរន្ធគូថ។
ការធ្លាយយឺត៖ ជាធម្មតាបង្ហាញឱ្យឃើញដោយការហើមពោះ ឈឺពោះកាន់តែខ្លាំង សញ្ញានៃជំងឺរលាកស្រោមពោះ គ្រុនក្តៅ ហើយការពិនិត្យរូបភាពបង្ហាញពីការប្រមូលផ្តុំឧស្ម័ន ឬការប្រមូលផ្តុំឧស្ម័នកើនឡើងបើប្រៀបធៀបទៅនឹងមុន។
វាភាគច្រើនទាក់ទងនឹងកត្តាដូចជាការដេររបួសមិនបានល្អ ការកកឈាមដោយអគ្គិសនីច្រើនពេក ការក្រោកពីព្រលឹមពេកមិនអាចធ្វើចលនាបាន ការញ៉ាំអាហារច្រើនពេក ការគ្រប់គ្រងជាតិស្ករក្នុងឈាមមិនបានល្អ និងការហូរច្រោះរបួសដោយអាស៊ីតក្រពះ។ ក. ប្រសិនបើរបួសមានទំហំធំ ឬជ្រៅ ឬរបួសមានស្នាមប្រេះប្រសិនបើការផ្លាស់ប្តូរណាមួយកើតឡើង ពេលវេលាសម្រាកលើគ្រែ និងពេលវេលាតមអាហារគួរតែត្រូវបានពន្យារពេលឱ្យបានត្រឹមត្រូវ ហើយការបន្ធូរសម្ពាធក្រពះពោះវៀនគួរតែត្រូវបានអនុវត្តបន្ទាប់ពីការវះកាត់ (អ្នកជំងឺបន្ទាប់ពីការវះកាត់បំពង់រំលាយអាហារផ្នែកខាងក្រោមគួរតែមានប្រព័ន្ធបង្ហូរទឹកតាមរន្ធគូថ); ខ. អ្នកជំងឺទឹកនោមផ្អែមគួរតែគ្រប់គ្រងជាតិស្ករក្នុងឈាមរបស់ពួកគេយ៉ាងតឹងរ៉ឹង។ អ្នកដែលមានរន្ធតូចៗ និងការឆ្លងមេរោគទ្រូង និងពោះស្រាលគួរតែត្រូវបានផ្តល់ការព្យាបាលដូចជាការតមអាហារ ប្រឆាំងនឹងការឆ្លងមេរោគ និងការបង្ក្រាបជាតិអាស៊ីត; គ. ចំពោះអ្នកដែលមានការហូរទឹកចេញ ការបង្ហូរទឹកទ្រូងបិទជិត និងការចាក់ទម្លុះពោះអាចត្រូវបានអនុវត្ត។ បំពង់គួរតែត្រូវបានដាក់ដើម្បីរក្សាការបង្ហូរទឹកឱ្យរលូន; ឃ. ប្រសិនបើការឆ្លងមេរោគមិនអាចកំណត់ទីតាំងបានបន្ទាប់ពីការព្យាបាលអភិរក្ស ឬត្រូវបានផ្សំជាមួយនឹងការឆ្លងមេរោគទ្រូង និងពោះធ្ងន់ធ្ងរ ការវះកាត់តាមរន្ធពោះគួរតែត្រូវបានអនុវត្តឱ្យបានឆាប់តាមដែលអាចធ្វើទៅបាន ហើយការជួសជុលរន្ធ និងការបង្ហូរទឹកតាមរន្ធពោះគួរតែត្រូវបានអនុវត្ត។
ផលវិបាកទាក់ទងនឹងឧស្ម័ន៖ រួមទាំង subcutaneousជាលិកាសួតហើម (emphysema) ជាលិកាសួតដែលមានស្រទាប់ក្រៅសួត (pneumomediastinum) ជាលិកាសួតដែលមានស្រទាប់ក្នុងសួត (pneumothorax) និង ជាលិកាសួតដែលមានស្រទាប់ក្រៅសួត (pneumoperitoneum)។
ជំងឺសួតហើមក្រោមស្បែកក្នុងពេលវះកាត់ (បង្ហាញជាជំងឺសួតហើមនៅលើមុខ ក ជញ្ជាំងទ្រូង និងពងស្វាស) និងជំងឺសួតហើមក្នុងស្រទាប់កណ្តាល (sការហើមនៃអេពីក្លូទីសអាចត្រូវបានរកឃើញអំឡុងពេលឆ្លុះក្រពះ) ជាធម្មតាមិនត្រូវការការព្យាបាលពិសេសទេ ហើយជំងឺហើមសួតជាទូទៅនឹងជាសះស្បើយដោយខ្លួនឯង។
ជំងឺរលាកសួតធ្ងន់ធ្ងរកើតឡើងអំឡុងពេលវះកាត់ [សម្ពាធផ្លូវដង្ហើមលើសពី 20 mmHg អំឡុងពេលវះកាត់]
(1mmHg = 0.133kPa), SpO2 <90%, បានបញ្ជាក់ដោយការថតកាំរស្មីអ៊ិចទ្រូងសង្គ្រោះបន្ទាន់នៅក្បែរគ្រែ], ការវះកាត់អាចបន្តបានជាញឹកញាប់បន្ទាប់ពីការថតទ្រូងបិទជិតអាយុ
ចំពោះអ្នកជំងឺដែលមានជំងឺរលាកសួតដែលអាចមើលឃើញយ៉ាងច្បាស់ក្នុងអំឡុងពេលវះកាត់ សូមប្រើម្ជុលជំងឺរលាកសួតដើម្បីចោះចំណុច McFarland ។នៅផ្នែកខាងក្រោមពោះខាងស្តាំ ដើម្បីបញ្ចេញខ្យល់ចេញ ហើយទុកម្ជុលចោះនៅនឹងកន្លែងរហូតដល់ចុងបញ្ចប់នៃការវះកាត់ ហើយបន្ទាប់មកដកវាចេញបន្ទាប់ពីបញ្ជាក់ថាមិនមានឧស្ម័នច្បាស់លាស់ត្រូវបានបញ្ចេញ។
រោគប្រហោងក្រពះពោះវៀន៖ សារធាតុរាវរំលាយអាហារដែលបណ្តាលមកពីការវះកាត់ដោយប្រើឧបករណ៍ឆ្លុះហូរចូលទៅក្នុងទ្រូង ឬប្រហោងពោះតាមរយៈការលេចធ្លាយ។
ប្រហោងប្រព័ន្ធផ្សព្វផ្សាយបំពង់អាហារ និងប្រហោងបំពង់អាហារផ្នែកទ្រូង គឺជារឿងធម្មតា។ នៅពេលដែលប្រហោងកើតឡើង សូមធ្វើការបង្ហូរទឹកចេញពីទ្រូងដោយបិទជិតដើម្បីរក្សាការហូរចេញនៃសារធាតុរាវចេញពីទ្រូង។ក្នុងការបង្ហូរទឹកឱ្យរលូន និងផ្តល់ការគាំទ្រអាហារូបត្ថម្ភគ្រប់គ្រាន់។ បើចាំបាច់ ឈុតដែក និងឧបករណ៍បិទផ្សេងៗអាចត្រូវបានប្រើ ឬការគ្របដណ្ដប់ពេញលេញអាចត្រូវបានកែច្នៃឡើងវិញ។ បំពង់បូម និងវិធីសាស្រ្តផ្សេងទៀតត្រូវបានប្រើដើម្បីរារាំងរន្ធច្រមុះ។ ករណីធ្ងន់ធ្ងរត្រូវការអន្តរាគមន៍វះកាត់ជាបន្ទាន់។
៣. ការគ្រប់គ្រងក្រោយការវះកាត់ (fឡើងចុះ)
(1) ដំបៅស្លូតបូត៖រោគវិទ្យាបង្ហាញថាដំបៅស្លូតបូតដូចជា lipoma និង leiomyoma មិនតម្រូវឱ្យមានការតាមដានជាប្រចាំនោះទេ។
(2) SMT ដោយគ្មានមេរោគសក្តានុពលរបស់ស្រមោច៖ឧទាហរណ៍ ការវះកាត់រន្ធគូថទំហំ 2 សង់ទីម៉ែត្រ និង GIST ដែលមានហានិភ័យមធ្យម និងខ្ពស់ ការកំណត់ដំណាក់កាលពេញលេញគួរតែត្រូវបានអនុវត្ត ហើយការព្យាបាលបន្ថែម (ការវះកាត់ ការព្យាបាលដោយគីមីវិទ្យុសកម្ម ការព្យាបាលគោលដៅ) គួរតែត្រូវបានពិចារណាយ៉ាងខ្លាំង។ ការបង្កើតផែនការគួរតែផ្អែកលើការពិគ្រោះយោបល់ពហុជំនាញ និងលើមូលដ្ឋានបុគ្គល។
(3) SMT ដែលមានសក្តានុពលសាហាវទាប៖ឧទាហរណ៍ GIST ដែលមានហានិភ័យទាបត្រូវការវាយតម្លៃដោយ EUS ឬការថតរូបភាពរៀងរាល់ 6 ទៅ 12 ខែម្តងបន្ទាប់ពីការព្យាបាល ហើយបន្ទាប់មកព្យាបាលតាមការណែនាំគ្លីនិក។
(4) SMT ដែលមានសក្តានុពលសាហាវមធ្យម និងខ្ពស់៖ប្រសិនបើរោគសាស្ត្រក្រោយការវះកាត់បញ្ជាក់ពីប្រភេទទី 3 gastric NET, colorectal NET ដែលមានប្រវែង >2cm និង GIST ដែលមានហានិភ័យមធ្យម និងខ្ពស់ គួរតែអនុវត្តការវាយតម្លៃដំណាក់កាលពេញលេញ ហើយការព្យាបាលបន្ថែម (ការវះកាត់ ការព្យាបាលដោយគីមី ការព្យាបាលដោយគោលដៅ) គួរតែត្រូវបានពិចារណាយ៉ាងខ្លាំង។ ការបង្កើតផែនការគួរតែផ្អែកលើ[អំពីយើង 0118.docx]ការពិគ្រោះយោបល់ពហុជំនាញ និងជាលក្ខណៈបុគ្គល។
យើងខ្ញុំ ក្រុមហ៊ុន Jiangxi Zhuoruihua Medical Instrument Co.,Ltd. គឺជាក្រុមហ៊ុនផលិតមួយនៅក្នុងប្រទេសចិន ដែលមានជំនាញខាងសម្ភារៈប្រើប្រាស់ក្នុងការវះកាត់ដូចជាដង្កៀបសម្រាប់ធ្វើកោសល្យវិច័យ, ហេម៉ូក្លីប, អន្ទាក់ប៉ូលីប, ម្ជុលព្យាបាលដោយប្រើថ្នាំ sclerotherapy, បំពង់បាញ់ថ្នាំ, ជក់សម្រាប់វិភាគកោសិកា, ខ្សែណែនាំ, កន្ត្រកយកថ្មមកវិញ, បំពង់បូមទឹកប្រមាត់ច្រមុះជាដើម ដែលត្រូវបានគេប្រើប្រាស់យ៉ាងទូលំទូលាយនៅក្នុងអ៊ីអឹមអរ, អេសឌី,ERCPផលិតផលរបស់យើងមានវិញ្ញាបនបត្រ CE ហើយរោងចក្ររបស់យើងមានវិញ្ញាបនបត្រ ISO។ ទំនិញរបស់យើងត្រូវបាននាំចេញទៅកាន់ទ្វីបអឺរ៉ុប អាមេរិកខាងជើង មជ្ឈិមបូព៌ា និងផ្នែកខ្លះនៃអាស៊ី ហើយទទួលបានការទទួលស្គាល់ និងសរសើរយ៉ាងទូលំទូលាយពីអតិថិជន!
ពេលវេលាបង្ហោះ៖ ថ្ងៃទី ១៨ ខែមករា ឆ្នាំ ២០២៤


